Quand on parle de (futur) maman épuisée en grossesse ou en post-partum, il y a un mot que vous entendez souvent autour de vous : le fer. Pourquoi y accorde-t-on autant d’importance ? Que se passe-t-il réellement dans l’organisme lorsqu’on manque de fer ? Fatigue, teint pâle, essoufflement… Ces signes peuvent alerter, mais une carence en fer peut aussi s’installer sans bruit.
Nous allons au travers de cet article, découvrir ensemble, point par point, comment le fer agit en coulisses et pourquoi il mérite toute votre attention.
Maman épuisée, le fer : un rôle fondamental, des fonctions multiples
À première vue, le fer n’a rien d’exotique : c’est un oligo-élément que notre corps ne fabrique pas seul mais dont il a absolument besoin même en très petite quantité. Son action va bien au-delà du simple transport d’oxygène :
- Synthèse de l’hémoglobine : Sans le fer, pas de globules rouges efficaces pour acheminer l’oxygène des poumons vers les tissus. Imaginez des « taxis » de l’oxygène… sans chauffeur !
- Myoglobine : Au cœur des muscles, la myoglobine – cousine de l’hémoglobine – s’occupe de stocker l’oxygène pour les efforts musculaires.
- Métabolisme cellulaire : Chaque cellule a besoin de fer pour produire de l’énergie. Moins de fer, c’est comme une centrale électrique qui tournerait au ralenti.
- Fonction immunitaire : Il intervient aussi dans la défense contre les infections, aidant à maintenir le système immunitaire en alerte.
Cette polyvalence explique pourquoi une carence en fer peut avoir de nombreuses répercussions sur notre santé. Mais comment ce précieux minéral est-il réparti ?
Où se cache le fer dans le corps ?
On imagine souvent le fer stocké dans un seul organe, alors qu’il circule et se répartit de façon très spécifique :
- Hémoglobine (globules rouges) – 65 % : principal « transporteur » de l’oxygène.
- Ferritine (foie) – 20 % : les « réserves stratégiques » pour les périodes de manque.
- Myoglobine (muscles) – 10 % : essentielle pour l’endurance musculaire.
- Enzymes – 5 % : indispensables au métabolisme énergétique.
- Transferrine (sang) – <0,1 % : le véhicule du fer pour la distribution dans le corps.
Cette cartographie montre à quel point chaque fraction compte. Dès que l’une de ces « poches » s’épuise, le déséquilibre s’installe.
Manque de fer : des signaux discrets, des conséquences bien réelles
On parle de carence martiale lorsque l’organisme manque de fer, mais que le taux d’hémoglobine est encore normal. Les réserves sont basses, mais le corps arrive à compenser.
Si cette carence n’est pas corrigée, elle peut évoluer vers une anémie par carence en fer, aussi appelée anémie ferriprive. Le manque de fer finit par faire baisser le taux d’hémoglobine, ce qui provoque des symptômes qui doivent vous alerter comme :
- Fatigue persistante, même après une nuit complète.
- Essoufflement à l’effort (marcher quelques marches suffit parfois).
- Pâleur, cernes marquées.
- Vertiges, maux de tête inexpliqués.
- Cheveux ternes, ongles cassants.
- Palpitations (sensation de cœur qui bat fort).
Voici un tableau pour mieux comprendre les seuils
| Population | Valeurs Hb normales (g/dL) | Carence martiale (ferritine basse, Hb normale) | Anémie (Hb basse) |
| Femme adulte | 12 – 16 | Ferritine < 30 µg/L | < 12 g/dL |
| Femme enceinte (1er & 3e trimestre) | ≥ 11 | Ferritine < 30 µg/L | < 11 g/dL |
| Femme enceinte (2e trimestre) | ≥ 10,5 | Ferritine < 30 µg/L | < 10,5 g/dL |
Source : Vidal
Ce qu’il faut retenir :
- Carence martiale = les réserves de fer sont basses mais le taux d’hémoglobine est normal
- Anémie en fer = le manque de fer affecte le taux d’hémoglobine (qui est basse)
Le risque ? Laisser la situation empirer sans la prendre en charge, ce qui peut avoir des conséquences sévères sur votre santé.
Pourquoi la grossesse augmente les besoins en fer ?
Quand une grossesse débute, le corps entre dans une phase de « haute production » :
- Augmentation du volume sanguin pour alimenter le placenta et le bébé.
- Développement du fœtus, surtout au deuxième et troisième trimestre, qui « pompe » dans vos réserves.
Les conséquences d’une carence en fer pendant la grossesse sont multiples : fatigue intense, risque de prématurité, bébé de petit poids, retards de développement neurologique, sans oublier un risque d’hémorragie accru après l’accouchement.
La prise de sang du 6e mois : un repère clé
Vous vous interrogez peut-être sur l’intérêt de la numération formule sanguine (NFS) prescrite au sixième mois de grossesse. Ce test, instauré en 1992, permet de :
- Détecter précocement une anémie, fréquente chez la femme enceinte.
- Analyser l’hémoglobine, les globules rouges et blancs, les plaquettes.
- Décider rapidement d’une supplémentation en cas de besoin.
Parfois, ce test est proposé dès le début de la grossesse, notamment si certains facteurs de risque sont présents comme les antécédents, grossesse multipare (on parle de grossesse multipare quand une femme a déjà eu au moins un ou deux enfants auparavant), une fatigue inhabituelle, un régime alimentaire particulier etc.
Près d’une femme sur trois est en déficit de fer en fin de parcours de grossesse. Et une sur cinq reste carencée même après l’accouchement. Mais saviez-vous qu’il faut parfois jusqu’à deux ans au corps pour refaire complètement ses réserves de fer. D’où l’importance de surveiller et de soutenir ces besoins, même après la naissance.
Le post-partum : une période à risque pour le fer
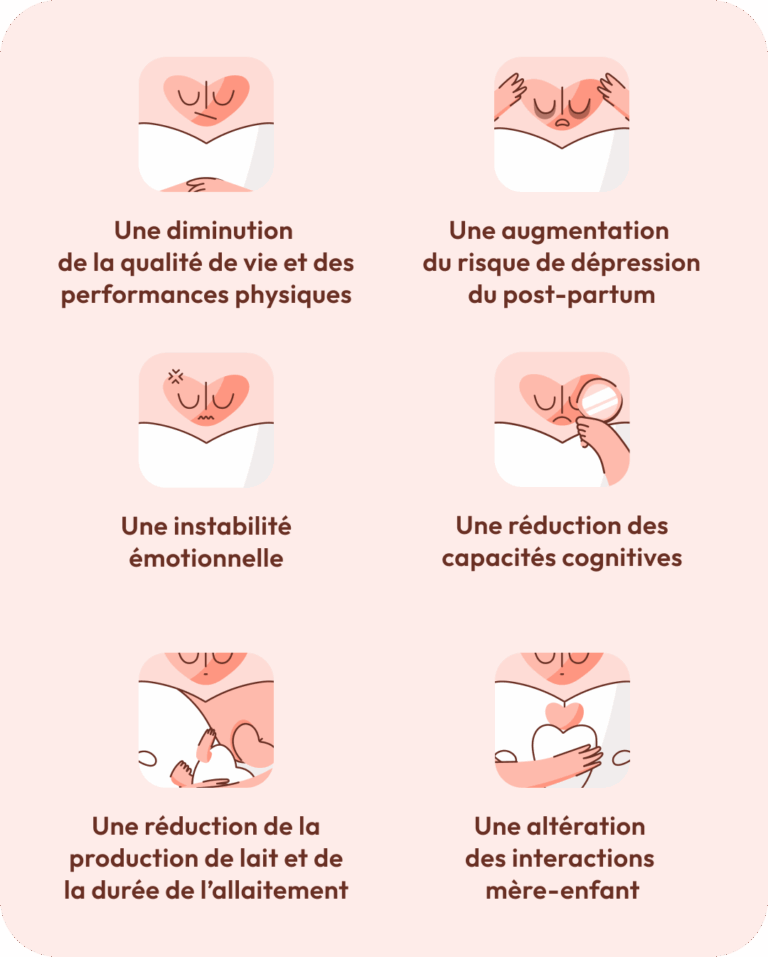
Après la naissance, l’organisme doit gérer la récupération, mais aussi compenser les pertes sanguines parfois importantes de l’accouchement (surtout en cas de césarienne ou d’hémorragie). Une maman carencée en fer, c’est souvent :
- Une fatigue inhabituelle, qui s’étire bien au-delà des suites de couches.
- Une vulnérabilité émotionnelle accrue, parfois associée à des troubles de l’humeur, voire à une dépression post-partum.
- Une difficulté à se concentrer, une impression de « fonctionner au ralenti ».
- Une production de lait plus faible ou plus courte chez la femme allaitante.
Après l’accouchement, il est recommandé de faire une prise de sang (appelée numération globulaire) dès le 1er ou 2e jour dans certains cas : si vous avez eu une césarienne, si vous manquiez déjà de fer pendant la grossesse (dite anémie par carence martiale), si vous avez beaucoup saigné après l’accouchement ou si des signes font penser à une anémie (comme une grande fatigue, un teint pâle ou des vertiges).
Que faire en cas de carence en fer ?
Face à un déficit avéré, plusieurs leviers d’action vous seront proposés par votre professionnel de santé qui vous accompagnera dans ce suivi, à savoir :
- Supplémentation en fer : Comprimés ou perfusion en fonction de la situation
- Correction des causes : Identifier et traiter les éventuels saignements abondants, troubles digestifs ou insuffisances alimentaires.
- Dans de rares cas, une transfusion peut s’avérer nécessaire.
Et l’alimentation dans tout ça ? Un point souvent sous-estimé…
Alimentation et prévention : vos meilleurs alliés au quotidien
Prévenir la carence en fer, c’est aussi repenser le contenu de votre assiette :
- Favoriser le fer héminique (facilement assimilé) : viande rouge, foie, poissons.
- Ne pas négliger le fer non héminique (végétal) : lentilles, pois chiches, épinards, choux, brocolis, fruits secs (abricots, raisins).
- Booster l’absorption : Associer le fer à la vitamine C (un kiwi, un jus d’orange ou des fraises).
- Limiter certains freins : Le thé, le café et les produits laitiers lors des repas diminuent l’absorption du fer. À consommer à distance.
- Végétarien(ne) ou végétalien(ne) ? Une adaptation des apports, et un suivi médical renforcé sont recommandés pour éviter la carence.
Besoins en fer selon les situations physiologiques
| Catégorie | Apports recommandés (mg/jour) |
|---|---|
| Femme adulte réglée | 16–18 |
| Femme enceinte | 25–27 |
| Femme allaitante | 10 |
À retenir
- En phase de post-partum toutes les femmes vivent un épuisement lié à plusieurs raisons (retour hormonal manque de sommeil, déficit en fer, stress, volonté de vouloir bien faire) parfois cumulées
- Le fer est l’oxygène du corps, il conditionne votre énergie, votre humeur et le bon développement du bébé.
- Une femme enceinte ou jeune maman a des besoins nettement supérieurs à la normale.
- La carence en fer peut passer inaperçue, mais ses effets sur la santé physique et mentale sont bien réels, pour la mère comme pour l’enfant.
- Une alimentation variée et adaptée, un suivi médical régulier et, si besoin, une supplémentation bien dosée, sont la meilleure protection pour votre santé.
- Si des symptômes persistent, parlez-en à votre médecin traitant, gynécologue ou sage-femme.









