L’eczéma grossesse fait irruption, parfois sans prévenir, dans la vie des futures mamans. Plaques rouges, démangeaisons impitoyables, sécheresse qui résiste à tous les gestes douceur. Faut-il s’inquiéter pour bébé ? Est-ce uniquement lié à l’hérédité ? Peut-on vraiment soulager ces symptômes sans compromettre la tranquillité de la maternité et du lien parent-enfant ? Autant de questions qui bousculent le quotidien et inquiètent, souvent dès les premières manifestations cutanées. Piqûre d’hormones, bouleversement de l’immunité, génétique, environnement, l’eczéma grossesse s’immisce dans la complexité du corps. Suivez le fil : mécanismes, solutions concrètes, pistes médicales validées et conseils pour garder le cap.
Qu’est-ce que l’eczéma grossesse ? Quand la peau fait entendre sa voix
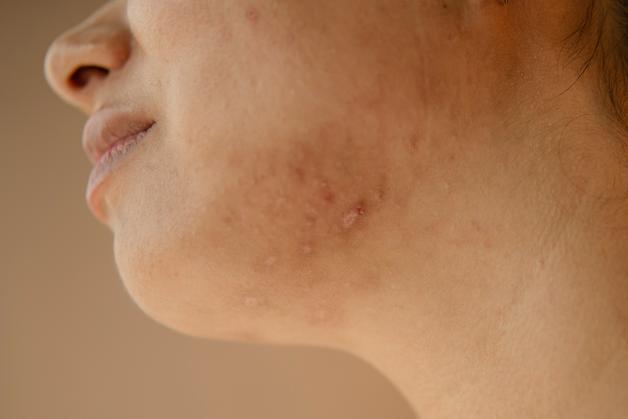
Le terme eczéma grossesse ou « atopique gravidique » n’est pas qu’une étiquette médicale. Il traduit une inflammation systémique, parfois silencieuse… puis spectaculaire. La peau, organe miroir des bouleversements hormonaux et immunitaires, exprime son inconfort sous forme de plaques érythémateuses, parfois accompagnées de vésicules discrètes et toujours avec cette même sécheresse presque granuleuse au toucher. Les démangeaisons – prurit en langage médical – se font lancinantes, omniprésentes jusqu’à interférer avec le sommeil ou les moments de repos. Dans la majorité des cas, le risque pour le fœtus est inexistant. Mais la gêne, elle, peut être tenace.
Classiquement, le terrain dit « atopique » (c’est-à-dire la susceptibilité aux allergies) sera un terrain fertile pour l’apparition de l’eczéma grossesse. Pourtant, il n’est pas rare de constater une première poussée sans antécédent familial. Hasard génétique ou réaction du système immunitaire métamorphosé par la grossesse ? La science avance prudemment, rappellent les allergologues. Vous vous demandez sans doute : la prochaine grossesse sera-t-elle identique ? Réponse nuancée, car l’évolution reste individuelle, parfois imprévisible.
Les raisons cachées derrière l’eczéma grossesse : la machinerie hormonale et l’immunité bousculée
Pourquoi la grossesse déclenche-t-elle – ou aggrave-t-elle – les plaques d’eczéma grossesse ? L’augmentation des œstrogènes, la montée en flèche de la progestérone (ces fameuses hormones pilotant la gestation) bouleversent le dialogue entre la peau et le système immunitaire. L’immunité maternelle bascule en mode « TH2 » : un virage immunologique nécessaire pour tolérer le fœtus, mais qui favorise paradoxalement l’atopie et la réactivité cutanée.
Les agressions extérieures n’aident en rien. Pollution urbaine, lessives parfumées, vêtements synthétiques, produits ménagers, pesticides incrustés dans certains tissus : la barrière cutanée, fragilisée, devient perméable aux molécules irritantes. Et dès qu’un parent – ou parfois les deux – présente un passé d’allergies, la prédisposition familiale s’invite dans l’équation, même si la génétique n’écrit rien à l’avance.
Reconnaître l’eczéma grossesse : des signes indéniables, des différences subtiles
Quelles zones sont les plus exposées durant l’eczéma grossesse ? Les plis de flexion (coudes, genoux), mais aussi le visage, le cuir chevelu, les bras, les jambes, jusqu’aux extrémités (mains, pieds), sans oublier parfois le ventre tendu par la croissance du bébé. Chez certaines, le torse, voire les seins, rejoignent la liste. Les symptômes s’imposent : rougeur, sécheresse, peau qui pèle par endroits, parfois sensations de brûlure discrète.
La vigilance s’impose toutefois car l’eczéma grossesse peut parfois être confondu avec d’autres pathologies. Le prurit soudain, intense, sans aucune lésion sur les paumes ou le ventre ? Voilà le signal d’une potentielle maladie hépatique comme la cholestase gravidique – un tableau à prendre au sérieux, nécessitant un bilan médical rapide. Bulles, urticaire, lésions vésiculaires ? Le diagnostic différentiel s’étend à d’autres maladies spécifiques de la grossesse (pemphigoïde gestationis par exemple).
Les causes, les déclencheurs : quand l’environnement accentue le tiraillement
Au-delà des simples variations hormonales, l’eczéma grossesse se nourrit de facteurs parfois insoupçonnés :
- Allergènes (protéines de certains aliments, acariens, pollens, composants cosmétiques) qui s’immiscent dans l’environnement.
- Vêtements synthétiques ou mal rincés, lessives parfumées, fibres irritantes.
- Stress, qui agit comme véritable « starter » pour certaines réactions inflammatoires.
- Chaleur et transpiration, qui affaiblissent encore la barrière naturelle de la peau.
- Polluants atmosphériques qui modifient la réponse immunitaire locale.
La dimension génétique de l’eczéma grossesse occupe le devant de la scène lorsque les deux parents partagent une histoire d’atopie, augmentant le risque (statistique, jamais absolu) de transmission à l’enfant. Pourtant, aucun test ne permet de prédire une évolution ni de garantir l’absence de symptômes. La peau a sa propre mémoire.
Diagnostic : quand consulter, comment agir ?
Praticité : un examen clinique visuel orienté suffit souvent à poser le diagnostic d’eczéma grossesse. Mais la prudence incite à consulter si :
- Les démangeaisons perdurent, perturbant sommeil et moral
- Les lésions s’étendent ou prennent un aspect inhabituel
- Il existe une absence de lésions visibles malgré un prurit intense, notamment sur les paumes ou le ventre
Diagnostic différentiel oblige, un bilan sanguin peut être proposé pour exclure des affections hépatiques (acides biliaires, enzymes du foie), ou d’éventuelles surinfections bactériennes. L’enjeu ? Adapter la stratégie thérapeutique, rassurer, et éviter la spirale anxiogène.
Prévenir l’eczéma grossesse : éloge de la douceur proactive
La prévention de l’eczéma grossesse repose sur des gestes simples mais puissants :
- Douches tièdes et courtes, huiles lavantes non parfumées, gels sans savon pour limiter le dessèchement de la peau
- Hydratation systématique, matin et soir, à l’aide de crèmes émollientes spécialement formulées (formules hypoallergéniques, sans substances irritantes ou allergènes)
- Vêtements larges, doux, en coton ou en lin, lavés avec une lessive exempte de parfum ou de colorant
- Éviction scrupuleuse des cosmétiques agressifs, des produits ménagers à contact direct, des tissus rêches
La gestion du stress par le biais d’exercices de relaxation, yoga prénatal, méditation ou promenades en extérieur (quand cela est possible), favorise l’équilibre émotionnel et aide à minimiser les poussées. Enfin, une alimentation équilibrée, riche en vitamines, acides gras essentiels et une hydratation suffisante participent à la qualité de la barrière cutanée.
Soulager l’eczéma grossesse : traitements, choix éclairés, sécurité maximale
La prise en charge de l’eczéma grossesse oscille entre prudence thérapeutique et nécessité d’apaisement. Les traitements autorisés privilégient la sécurité materno-fœtale :
- Crèmes émollientes : la base incontournable, appliquées généreusement après la toilette, renforcent la barrière cutanée, minimisent le prurit, limitent les poussées
- Dermocorticoïdes locaux à faible ou moyenne puissance (sur prescription) : efficacité rapide sur les plaques actives, en évitant d’en appliquer sur de grandes surfaces ou sous pansement occlusif
- Compresses d’eau froide pour désamorcer le feu des démangeaisons
En cas d’infection secondaire (fissuration, suintement, croûtes suspectes), des antibiotiques locaux adaptés peuvent accompagner les Dermocorticoïdes, toujours après avis médical. Les inhibiteurs de la calcineurine (tacrolimus par exemple) sont envisageables sur de petites zones rebelles, tandis que la photothérapie UVB offre une alternative reconnue en cas d’eczéma grossesse sévère ou résistante aux crèmes.
Attention : certains traitements restent formellement contre-indiqués pendant la grossesse : rétinoïdes, méthotrexate, et toute cure orale immunosuppressive sans indication médicale spéciale. Les biothérapies de dernière génération, comme le dupilumab, sont réservées aux cas particuliers, sous surveillance hospitalière.
Allaitement et eczéma grossesse : concilier soin, proximité et sécurité
L’eczéma grossesse ne constitue pas un frein à l’allaitement maternel, mais la sécheresse cutanée expose davantage les mamans aux crevasses et inflammations du mamelon – le tout amplifié par la succion répétée du nourrisson. La clé ? Prévenir avec des crèmes compatibles (calendula, lanoline purifiée), éviter les produits irritants, bien sécher la peau après chaque tétée.
En cas de fissure, il est possible, temporairement, de recueillir le lait pour donner au biberon, le temps d’une cicatrisation rapide. Quant aux dermocorticoïdes locaux, ils restent envisageables, hors zone d’aréole et sur prescription, pour éviter tout contact avec la bouche du bébé.
Un accompagnement par une sage-femme, un médecin ou un consultant en lactation optimise la prise en charge, rassure et agit en faveur du bien-être partagé, tout en s’adaptant à la réalité de chaque famille.
Transmission de l’eczéma grossesse à l’enfant : ce que dit la science et ce que la vie réserve
Le risque de transmettre l’eczéma grossesse (ou plus exactement le terrain atopique) existe, surtout lorsque les antécédents parentaux sont présents. Mais aucun schéma n’est universel et la nature réserve parfois ses surprises : beaucoup d’enfants nés de parents atopiques n’exprimeront jamais le moindre symptôme. À l’inverse, sans antécédents, certains peuvent manifester une première poussée, la faute à d’autres facteurs environnementaux ou immunitaires.
Des mesures de « protection » peuvent être tentées dès la naissance du bébé :
- Hydrater la peau du nouveau-né avec des émollients adaptés
- Diversifier l’alimentation dès 5 mois, sans exclusion systématique d’aliments
- Maintenir, si possible, un allaitement exclusif les premiers mois
L’essentiel : déculpabiliser, se rappeler que l’eczéma grossesse n’est ni dangereux ni contagieux, et que le bien-être maternel l’emporte sur toute préoccupation génétique.
Astuces au quotidien pour une grossesse sereine, même avec l’eczéma
Vivre avec un eczéma grossesse, c’est apprendre à ritualiser le soin : hydrater matin et soir, choisir des vêtements frais et non irritants (coton, lin), privilégier les produits d’hygiène hypoallergéniques, s’autoriser des pauses, et aménager l’environnement pour éviter transpiration excessive ou chaleur étouffante.
Pour soulager les démangeaisons nocturnes, l’application de compresses imbibées d’eau fraîche, la mise en place d’une routine relaxante avant le coucher (musique douce, lectures, respiration profonde) préparent la nuit. Le maintien d’un suivi médical permet d’intervenir très vite en cas de flare-up, d’ajuster les traitements et de préserver le confort psychique, souvent mis à l’épreuve par la fatigue et l’irritabilité.
Signes d’alerte et consultation urgente : distinguer l’ordinaire de l’inhabituel
Certaines situations commandent une prise de rendez-vous rapide :
- Démangeaisons intenses sur les paumes, le ventre ou les pieds, sans lésion visible, évocatrices d’une pathologie hépatique (cholestase gravidique)
- Rougeurs étendues, suintantes, douloureuses, croûteuses ou accompagnées d’un écoulement (risque infectieux)
- Absence d’amélioration malgré le traitement adapté, apparition de lésions bulleuses ou d’urticaire
Le dermatologue, le médecin généraliste, et même la sage-femme, sont les interlocuteurs à solliciter sans attendre pour éviter les complications et ajuster rapidement le protocole de soin.
Écouter les histoires, puiser dans l’expérience collective
Plus d’une mère témoigne de ce combat entre inconfort, fatigue et angoisse transitoire de transmettre l’eczéma grossesse à son futur enfant. Beaucoup insistent sur l’efficacité d’une routine hydratante rigoureuse, l’appui des crèmes émollientes et la nécessité d’éviter tout geste agressif pour la peau. Les retours positifs sur les traitements locaux personnalisés abondent, mais tous s’accordent sur un point : la bienveillance (avec soi-même et de la part de l’entourage) change la perception du quotidien.
Les équipes médicales rappellent : la régularité des soins, l’utilisation raisonnée des corticoïdes locaux, la chasse aux allergènes et le maintien d’un environnement rassurant constituent les piliers d’un quotidien plus serein.
À retenir
- L’eczéma grossesse, invisible ou envahissant, peut surgir ou s’amplifier au rythme de la maternité, sans impact sur le développement du bébé.
- Prioriser l’hydratation de la peau avec des émollients, éviter les facteurs aggravants (chaleur, synthétiques, produits parfumés) et préserver l’équilibre émotionnel réduisent la fréquence et l’intensité des poussées.
- Les traitements les plus courants (crèmes hydratantes, dermocorticoïdes locaux) sont jugés sûrs en respectant les dosages et sous avis médical.
- Le risque pour l’enfant, s’il existe, n’est jamais une fatalité ; la transmission familiale n’est en rien systématique.
- Un suivi médical personnalisé, sans délai en cas de doute, garantit une adaptation du protocole thérapeutique et une gestion rapide des complications potentielles.
- Des ressources fiables et des professionnels restent disponibles pour répondre à toutes les questions et ajuster l’accompagnement en fonction de la réalité familiale.
Pour approfondir, recevoir des conseils personnalisés et profiter de questionnaires de santé gratuits pour vos enfants, téléchargez l’application Heloa. Parce que chaque parcours parental mérite écoute, savoir-faire médical et tranquillité d’esprit.
Les questions des parents
L’eczéma grossesse peut-il démarrer soudainement chez une femme sans antécédent ?
Oui, il est possible que des symptômes d’eczéma apparaissent pour la première fois pendant la grossesse, même chez une future maman qui n’a connu aucun souci cutané auparavant. Les bouleversements hormonaux et immunitaires propres à la grossesse sont de nature à rendre la peau plus sensible et réactive, sans lien obligé avec un passé allergique ou atopique. Ce phénomène est tout à fait courant ; chaque grossesse et chaque peau réagissent à leur façon.
Existe-t-il un lien entre l’eczéma grossesse et le sexe du bébé ?
Il n’y a pas de preuve scientifique montrant que le fait d’attendre une fille ou un garçon influence l’apparition ou l’évolution de l’eczéma durant la grossesse. Cette croyance circule parfois, mais l’apparition de l’eczéma dépend avant tout de facteurs hormonaux, immunitaires et environnementaux, et non du sexe de l’enfant à naître. Rassurez-vous : c’est une coïncidence, et non une règle !
Peut-on utiliser des remèdes naturels pour apaiser l’eczéma grossesse ?
Certaines solutions naturelles peuvent apporter du confort, en complément des soins classiques. Des huiles végétales douces (après validation de leur sécurité pour la grossesse), des compresses d’eau fraîche ou l’application régulière de crèmes émollientes hypoallergéniques favorisent l’hydratation et l’apaisement. Attention toutefois : avant d’expérimenter un nouveau produit, il est préférable d’en parler avec un professionnel de santé, afin d’écarter tout risque d’allergie ou de contre-indication. N’hésitez pas à privilégier la simplicité et la douceur, la peau fragilisée apprécie particulièrement les gestes les plus respectueux.